Actualité
Santé
-
Que soigne la biorésonance ?
21 avril 2024 -
Qu’est-ce qu’un régime hypoglucidique ?
21 avril 2024
Bien-être
Comprendre la faille narcissique: explications et solutions pour surmonter ce mal-être
Les failles narcissiques sont les failles au cœur même de notre vie. Ce sont celles que nous avons généralement eues ...Les dangers de sortir avec un psychopathe amoureux : comment l’identifier et le fuir
La vie a peut-être mis sur votre chemin une personne au comportement spécial : un psychopathe amoureux. Comme son nom ...Comment reconnaître un rejet de piercing et les mesures à prendre
Le processus de rejet de corps étranger par le corps humain est un mécanisme de défense qui permet de le ...L’eau a-t-elle des bienfaits cachés ?
L’eau est indispensable à l’organisme humain. Pour rester en bonne santé et actif au quotidien, boire de l’eau est important. ...
Séniors
Maison de retraite publique & maison de retraite privée : quelle différence ?
À partir d’un certain âge, il n’est plus orthodoxe de laisser les personnes âgées vivre seules ou vivre dans une ...Comment ne pas s’ennuyer à la retraite ?
La pension ne rime pas avec la dépression Le premier jour de la retraite arrive et tout apparaît comme la ...Que faire en cas de sciatique du sportif ?
La sciatique est une douleur le long du trajet du nerf sciatique au niveau de la jambe. Les causes de ...Les dangers des médicaments pour les seniors : ce qu’il faut savoir
La population vieillissante est confrontée à un enjeu de taille en matière de santé : la consommation de médicaments. Effectivement, ...
Grossesse
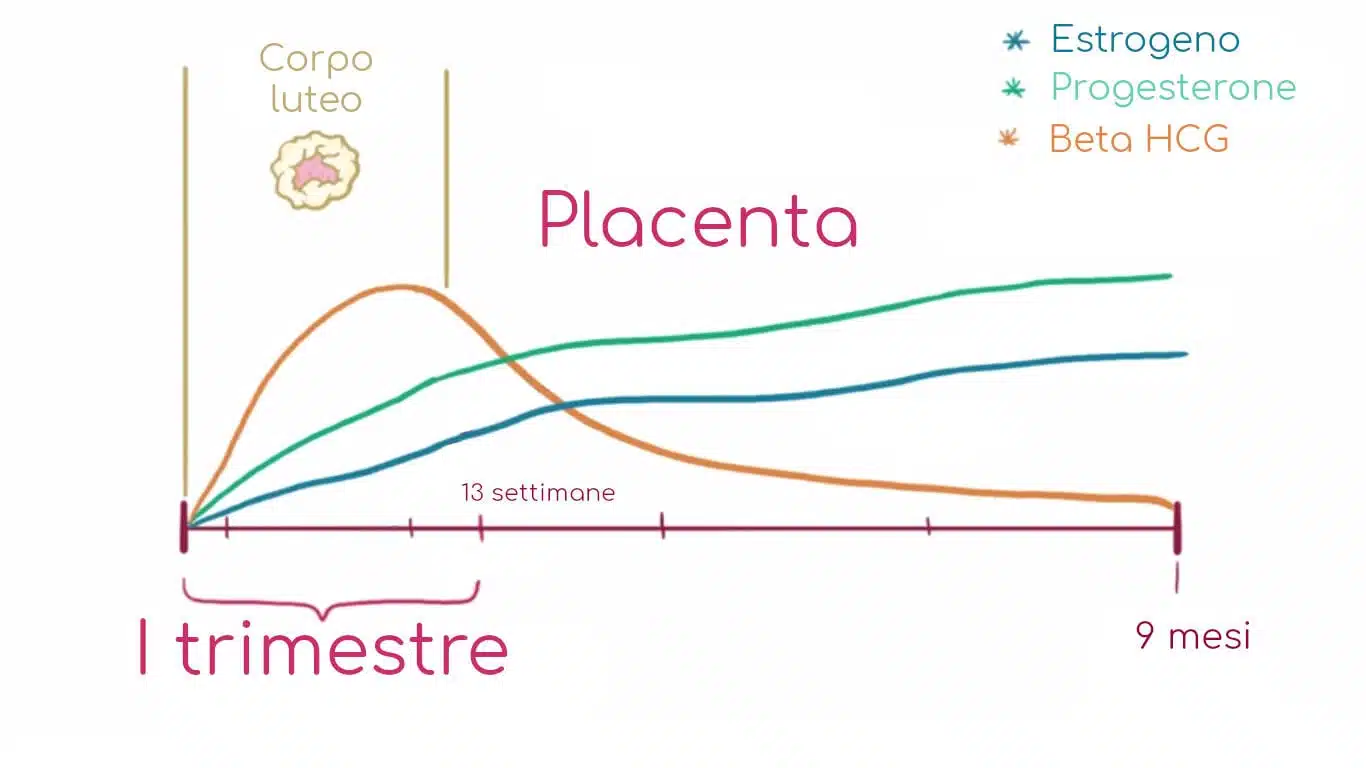
Quand prendre un test de grossesse 25 UI ?
La molécule d’hCG est un hétérodimère, composé de deux sous-unités (α et β). La gonadotrophine chorionique humaine (hCG) est une hormone glycoprotéique ...
-
Les raisons de réserver une place en crèche pour mon enfant
27 février 2024 -
Les premiers indices à repérer pour déceler une grossesse
27 novembre 2023 -
Quand faire l’amour pour tomber enceinte de Clomid ?
19 novembre 2023