La molécule d’hCG ne s’annonce pas avec fracas mais s’impose, discrète et implacable, dans la chimie du corps. Derrière ce nom barbare, un hétérodimère composé de deux sous-unités, alpha et bêta, se cache une clé maîtresse de la grossesse.
La gonadotrophine chorionique humaine, plus connue sous le nom d’hCG, est une hormone glycoprotéique, formée de deux parties parfaitement imbriquées : la sous-unité alpha et la sous-unité bêta. Si la première affiche une structure rigoureusement identique à d’autres hormones, la seconde fait toute la différence.
Pour bien comprendre, il suffit de regarder du côté des autres gonadotrophines. Voici les principales hormones qui partagent cette sous-unité alpha :
- hormone lutéinisante (LH),
- hormone folliculo-stimulante (FSH),
Autre point de rapprochement : la ressemblance avec la structure de l’hormone stimulant la thyroïde (TSH).
Mais la vraie spécificité de chaque hormone se joue sur la sous-unité bêta. Chaque version est codée par un gène distinct, ce qui permet à chaque hormone de remplir un rôle unique dans le corps humain. Voilà pourquoi les tests de grossesse sanguins cherchent la fameuse sous-unité bêta : c’est elle qui confère à l’hormone toute son identité.
Ce détail compte, car la sous-unité bêta de la LH et celle de la hCG se ressemblent presque trait pour trait. Leur mission : agir sur le même récepteur. Cette proximité explique un phénomène surprenant : certains tests d’ovulation (qui traquent la LH) peuvent réagir à l’hormone de grossesse. Il arrive donc que ces tests détectent la bêta-hCG, brouillant parfois les pistes.
Reste que LH et hCG n’occupent pas le même terrain. La première circule en permanence, ses niveaux fluctuant selon la phase du cycle menstruel. La seconde, en revanche, reste en sommeil la plupart du temps. Elle ne surgit qu’en de rares occasions, principalement pendant la grossesse.
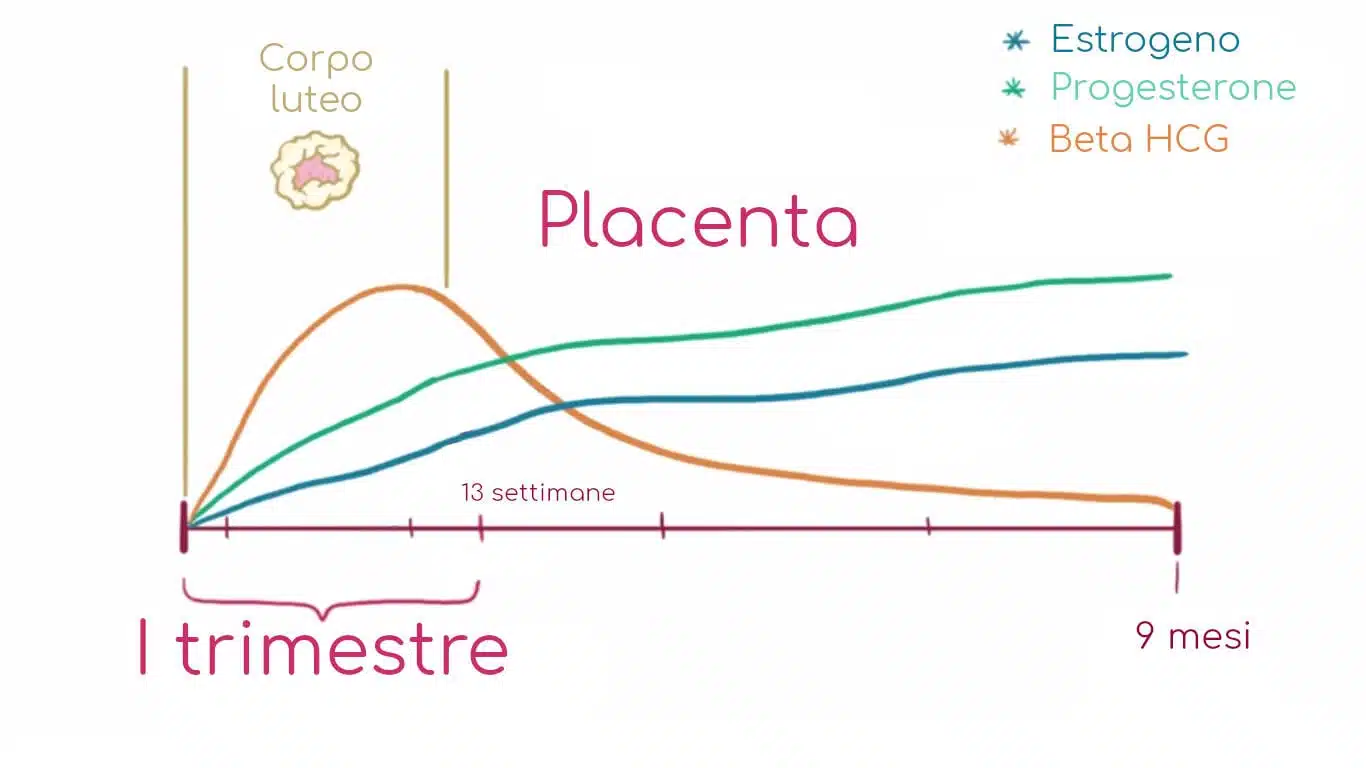
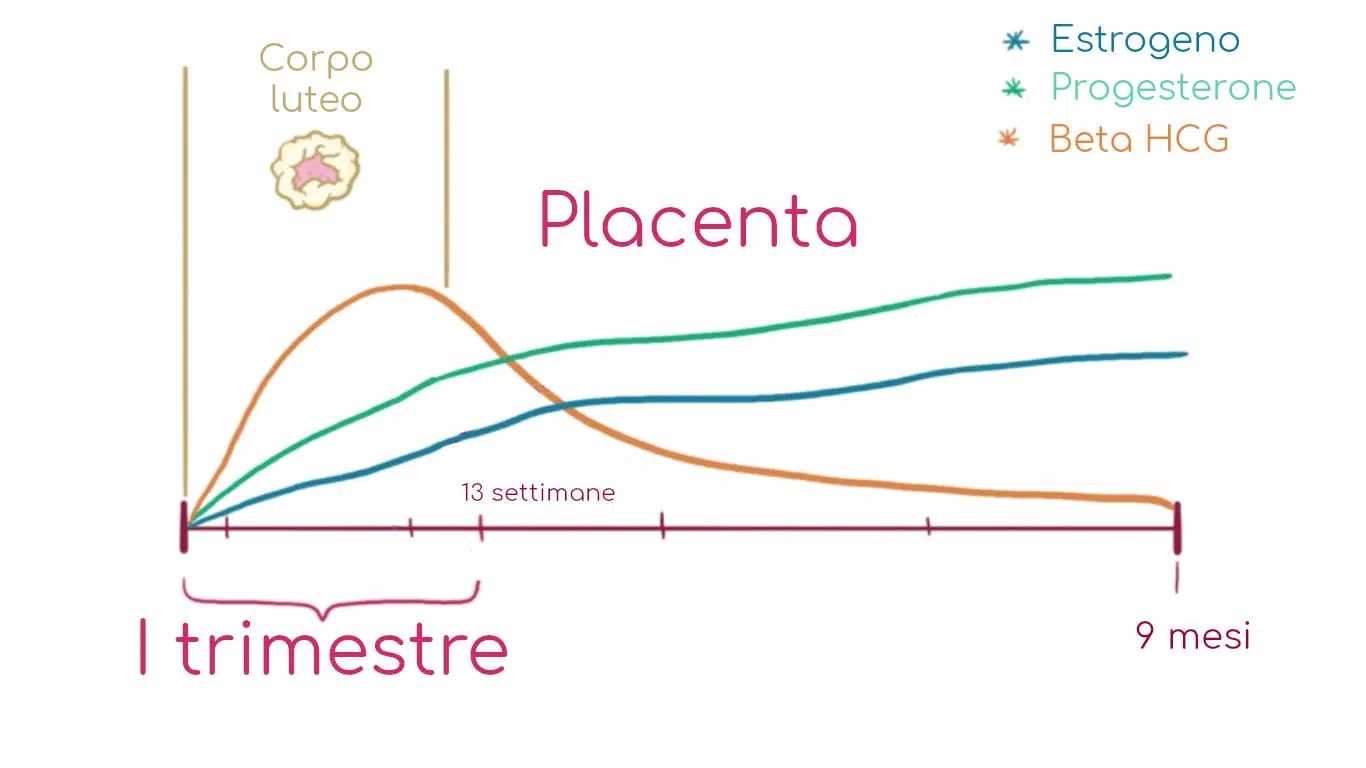
Pendant la gestation, la hCG grimpe en flèche. Sa mission : soutenir le corps jaune, qui se charge de la production de progestérone, surtout durant le premier trimestre. Passé ce cap, le placenta prend le relais dans la fabrication d’hormones stéroïdes. Les taux de hCG baissent alors progressivement pour se stabiliser autour de la vingtième semaine.
Œuvre dérivée de Par osmose, open.osmosis.org, CC BY-SA 4.0,
Après l’accouchement, qu’il s’agisse d’une naissance, d’une fausse couche ou d’une interruption volontaire de grossesse, la bêta-hCG ne tarde pas à redescendre. Sa demi-vie, le temps nécessaire pour que sa concentration soit divisée par deux, oscille entre 24 et 36 heures. En quelques jours, elle retombe à des niveaux indétectables, effaçant toute trace biologique de la grossesse passée.
En dehors de la grossesse, la présence de bêta-hCG n’est pas anodine. On l’observe surtout lorsque des tumeurs particulières, bénignes ou malignes, se développent : tumeurs germinales du testicule ou de l’ovaire, par exemple. Dans ces situations, la production d’hormone peut se dérégler, avec parfois une surproduction de la sous-unité alpha, mais le plus souvent, c’est la bêta qui explose. Les analyses sanguines précises deviennent alors des alliées précieuses pour affiner le diagnostic.
La même hormone se cherche aussi bien dans le sang que dans l’urine. Mais dans les deux cas, une condition : la détection n’est possible qu’après l’implantation de l’œuf fécondé, jamais avant. Il faut patienter au moins 8 à 10 jours après la conception pour obtenir un résultat fiable.
istock.com/Jarun011
Quand la chimie du corps signale une grossesse ou tire la sonnette d’alarme sur un trouble, la bêta-hCG reste l’indicateur silencieux mais décisif. À chaque résultat, c’est une histoire qui se joue, début, interruption, ou rebond inattendu sur le fil de la biologie.